El Síndrome de Brugada (SBr) es una enfermedad cardíaca no estructural que afecta a los canales iónicos cardíacos; del 4 al 12% de las muertes súbitas en pacientes asintomáticos, se relacionan con este síndrome, de los cuales entre el 20% y 50% de estas muertes se presentan en pacientes sin afecciones cardíacas. Fue descrito en 1992 como un síndrome clínico electrocardiográfico, con presentación de síndrome del bloqueo de rama derecha, elevación persistente del segmento ST y muerte súbita. Se cataloga en el grupo de la canalopatías, las cuales son consideradas enfermedades eléctricas puras y no están asociadas a cardiopatía estructural.
Origen
El SBr es una enfermedad de origen genético, de carácter autosómico dominante, en el cual se genera alteración en los genes que coordinan la formación de las proteínas cardíacas reguladoras de iones en los canales iónicos; la alteración en el flujo iónico mediante la membrana celular cardíaca formando alteraciones eléctricas que conllevan arritmias y pueden provocar síncopes o muerte súbita.
Epidemiología
Su prevalencia es de aproximadamente 1/2.000 habitantes, sin embargo, muchos pacientes suelen presentar formas silenciosas de la enfermedad y su cifra varía entre regiones, en países occidentales su cifra va de 1-5 casos por cada 10.000 individuos, mientras que en países orientales las cifras van de 1/ 2.500 personas; del continente americano aún no se tienen cifras, debido a la falta de estudios epidemiológicos respecto al tema, sin embargo, se han encontrado reporte de casos en países como EE. UU., Canadá, Brasil, Argentina y Uruguay; en el caso puntual de Colombia, se han reportado en ciudades como Bogotá, Cali y Medellín.
Según los estudios realizados, se estima que esta enfermedad tiene una prevalencia por el sexo masculino en una relación de 8:1 y que podría estar relacionado con las hormonas sexuales, ya que las hormonas esteroideas especialmente la testosterona favorece una mayor expresión de los canales sódicos a nivel cardíaco; además de que los hombres presentan un mayor riesgo y peor pronóstico.
Fisiopatología
En el SBr, los potenciales de acción del corazón presentan alteraciones y se han asociado a dos hipótesis:
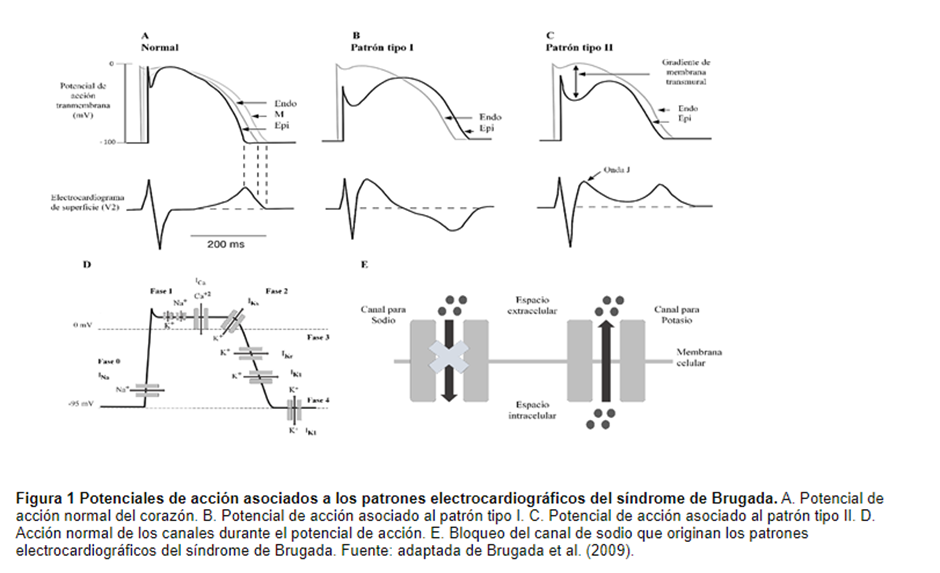
- Deterioro de la repolarización: Un desbalance en las cargas positivas debido a una alteración de las corrientes iónicas en la fase 1 del potencial lleva a un acorte de un 40 a 70% en el epicardio, el cual es representado en una pérdida de la meseta, eso genera como resultado de una disminución en las corrientes de entrada de calcio y sodio o por un aumento en las corrientes de salida transicionales de potasio entre el epicardio derecho y el endocardio lo que da lugar a una elevación del ST que se observa en derivaciones precordiales derechas (patrón electrocardiográfico tipo I).
- Teoría de la despolarización: se produce por un retraso en la conducción en la región anterior epicárdica del tracto de salida del ventrículo derecho.
Manifestaciones clínicas
Generalmente, los pacientes con SBr son asintomáticos y no presentan alteraciones estructurales evidentes, sin embargo, presentan arritmias ventriculares malignas, síncope o muerte súbita, esto se presenta frecuentemente en reposo o durante el sueño de la noche, además, también pueden presentar episodios de taquicardia ventricular polimórfica (TVP) que finalizan en fibrilación ventricular (FV); estas alteraciones frecuentemente se presentan en la cuarta década de la vida, sin embargo, se han reportado casos entre los 19 y 56 años y en población pediátrica.
Entre las manifestaciones más frecuentes se encuentran: historial de síncope, respiraciones agónicas nocturnas en el sueño, historia familiar de muerte súbita antes de los 45 años, fibrilación ventricular documentada, taquicardia ventricular polimórfica y presencia de patrón electrocardiográfico tipo I en algún familiar.
Diagnóstico
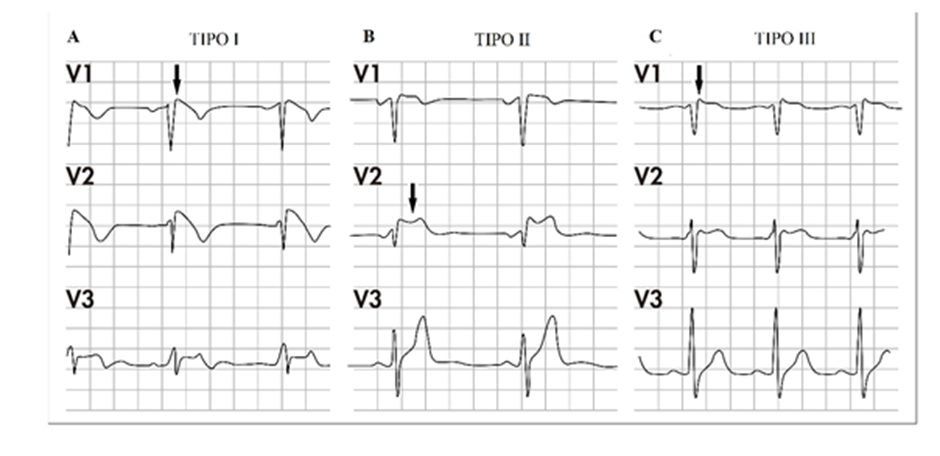
El diagnóstico se basa mediante el análisis de un EKG, según el consenso vigente sobre diagnóstico y manejo para pacientes con síndromes de arritmias heredadas primarias de la Heart Rhythm Society y la European Heart Rhythm Association, los patrones de EKG varían en los pacientes con SBr, aunque es característico encontrar la presencia de una morfología similar a un bloqueo de rama derecha junto con una elevación del segmento ST en derivaciones precordiales del ventrículo derecho (V1, V2).
Debido a las variaciones que se pueden encontrar en el EKG, también se utiliza el test de provocación farmacológico, en el cual se utilizan, por lo general, bloqueadores del canal de sodio, debido a su disponibilidad, acción rápida y efectividad. La prueba consiste en tomar un EKG cada minuto, luego de aplicado el fármaco, hasta finalizar la prueba, allí evalúa si tras la aplicación de los fármacos, aparece o se acentúa el patrón tipo I en el EKG; la prueba termina en el momento en que aparezcan uno de los siguientes elementos:
➔ Aparición del patrón tipo I (confirma el diagnóstico)
➔ Aparición de múltiples extrasístoles u otras arritmias ventriculares
➔ Ensanchamiento del QRS >130% con relación al valor basal.
Los fármacos utilizados para realizar la prueba son: ajmalina 1mg/kg en 5min, flecainida 2mg/kg en 10min, procainamida 10mg/kg en 10 min y pilsicainida 1mg/kg en 10 min.
Tratamiento
Actualmente, no existe un tratamiento, cuando se sospecha de esta patología se recomienda al paciente evitar factores de riesgo que incrementan la elevación del segmento ST, entre los que se encuentran algunos fármacos antiarrítmicos como la procainamida y propafenona, fármacos psicotrópicos como amitriptilina y litio, y anestésicos/analgésicos como procaína y propofol y otros como cocaína y alcohol.
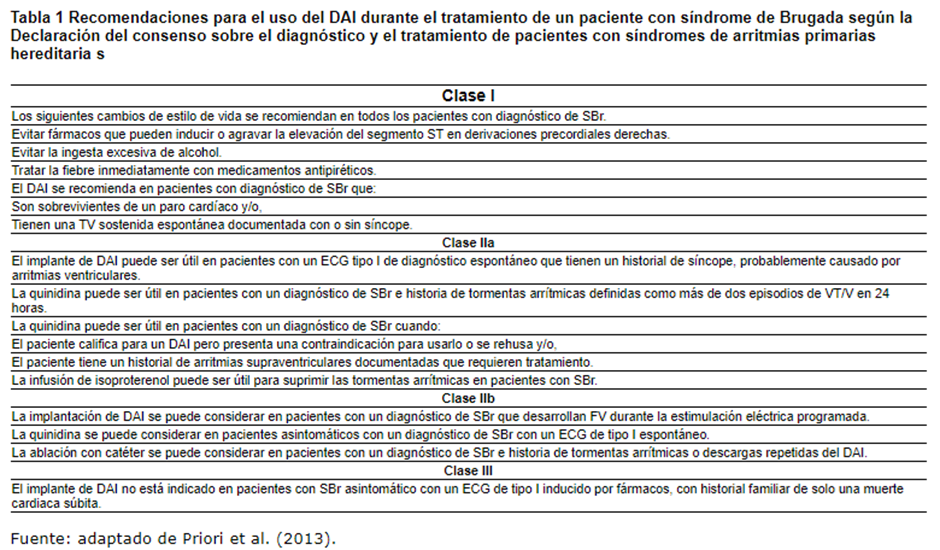
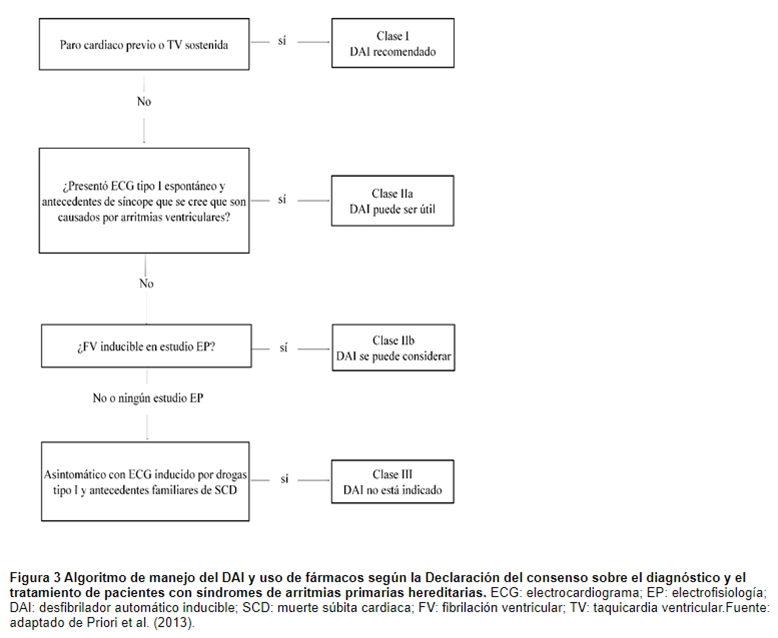
El manejo que se brinda hasta el momento, es tratar los pacientes sintomáticos con ciertos fármacos como la quinidina, en pacientes con tormentas eléctricas, o el isoporoterenol, o con desfibrilador automático implantable (DAI), mientras que en pacientes asintomáticos la conducta terapéutica es más compleja.
En pacientes que ya han presentado paro cardíaco repentino o que tienen historial de síncope por taquiarritmias ventriculares, es mejor el tratamiento basado en la implantación del DAI que el tratamiento farmacológico.
Recomendaciones
En Colombia los estudios realizados sobre la enfermedad son muy pocos, debido al bajo reporte que se presenta de esta, posiblemente esto se deba a que no se reconocen las manifestaciones clínicas del SBr y pasa desapercibido en las consultas, ya que la mayor parte del personal de salud no cuenta con un entrenamiento idóneo para la identificación de la patología, por tanto, se considera muy importante, que el personal médico general sea capacitado por especialistas en la identificación clínica, diagnóstico y tratamiento oportuno y adecuado de los pacientes en relación con esta patología y así contribuir con la disminución del riesgo de muerte súbita por este factor.
Por otro lado, también se recomienda realizar estudios en la etapa gestacional, ya que no existen reportes durante esta etapa, con el fin de identificar los síntomas que pueden presentarse en este período y analizar que papel juegan las hormonas en este síndrome.
Si quieres conocer más sobre el tema, puedes revisar las clases de electrocardiograma en nuestro módulo de medicina interna.
Referencias:
➔ Síndrome de Brugada. aspectos fisiopatológicos, clínicos y su asociación con enfermedades infecciosas**. (2019, septiembre). Scielo.
http://www.scielo.org.co/scielo.php?script=sci_arttext&pid=S0121-07932019000300217
➔ Síndrome de Brugada. (2008). Revista Española de Cardiología. https://www.revespcardiol.org/es-sindrome-brugada-articulo-13142828
➔ Administrator. (s. f.). Síndrome de Brugada. Fundación Española del Corazón. https://fundaciondelcorazon.com/informacion-para-pacientes/enfermedades-cardiovasculares/sindrome-de-brugada.html

0 comentarios